Zutritt verboten – so funktioniert das Immunsystem der Haut
Das Immunsystem der Haut und die Hautbarriere bilden eine faszinierende Einheit, das Krankheitserreger und Schadstoffe abwehrt. Denn unsere Haut muss ständig geschützt werden – nur so kann sie lange gesund, vital und schön bleiben.
Ist das hauteigene Immunsystem intakt, kann eine Kaskade von Immunreaktionen im Körper in Gang gesetzt werden, die unseren Organismus und die Haut schützen. Zur Stärkung dieses Systems tragen wir jeden Tag mit unseren Lebensgewohnheiten und der passenden Pflege bei.
Welche Aufgabe hat das Immunsystem der Haut?
Bekommt unser Immunsystem das Signal, dass Fremdstoffe eingedrungen sind, kann es aktiv werden und gezielt den Kampf gegen diese unerwünschten Eindringlinge beginnen. Die Signale hierfür kommen vom spezifischen Immunsystem der Haut. Die Haut und die zugehörigen Lymphknoten bilden eine funktionelle Einheit, die auch als „Skin Immune System“ bezeichnet wird. Grundsätzlich stellt unsere Haut die erste Abwehr dar gegenüber Krankheitserregern, Mikroorganismen und Toxinen. Ihre Schutzfunktion durch eine starke Hautbarriere und den zugehörigen Hydrolipidfilm ist elementar für eine gesunde Haut und generell für eine funktionierende Immunabwehr.
Das spezifische Immunsystem der Haut sorgt zudem für eine schnelle Wundheilung und ist für die permanente Regeneration der Zellen verantwortlich. Zudem stellt es sicher, dass eine Toleranz gegenüber Antigenen entwickelt wird, die für uns harmlos sind – es unterscheidet also gezielt nicht krankheitserregende und krankheitserregende Organismen und Substanzen.
Welche Zellen gehören zum Immunsystem der Haut?
Unsere hauteigene Immunabwehr besteht aus drei Kategorien von Zellen:
- Antigen-präsentierende Zellen: hierzu zählen die Langerhans-Zellen und dermalen dendritischen Zellen
- Zytokin-produzierende Zellen: darunter fallen Keratinozyten und Endothelzellen
- Lymphozyten: sowohl aus der Epidermis und Dermis
Welche Funktion haben die Langerhans-Zellen?
Die wichtigsten Zellen des spezifischen Immunsystems der Haut sind die Langerhans-Zellen. Sie gehören neben Keratinozyten und Melanozyten zu den primären Zellen in der Epidermis. Langerhans-Zellen liegen netzförmig in der Epidermis unter der Hautoberfläche. Wir verfügen über bis zu 800 von ihnen auf einem Quadratzentimeter Haut. Langerhans-Zellen sind suprabasale Zellen, liegen also oberhalb der Basalzellschicht. Sie spielen eine zentrale Rolle bei der Immunreaktion unserer Haut. Ursprünglich aus dem Knochenmark stammend, stellen sie Klasse-II-Antigen tragende Leukozyten dar. Sie verfügen als dendritische Zellen über lange Tentakel, mit denen sie in die Haut eingewanderte Fremdkörper identifizieren, abtransportieren und eine Immunreaktion auslösen. Langerhans-Zellen sind in der Lage, Fremdkörper so zu codieren, dass sie unser Immunsystem als fremd wahrnimmt.
Die Hauptaufgabe von Langerhans-Zellen ist es, Fremdkörper zu identifizieren und die Immunantwort durch T-Helferzellen einzuleiten. Sie spielen entsprechend eine wichtige Rolle bei der Kontaktsensibilisierung, bei Transplantatabstoßungsreaktionen sowie bei weiteren immunologischen Prozessen in der Haut.
Was sind dermale dendritische Zellen?
Dermale dendritische Zellen ähneln in ihrem Aufbau den Langerhans-Zellen, allerdings befinden sie sich in der Dermis. Hier spüren sie ebenfalls Eindringlinge auf und stoßen eine Immunreaktion über die Lymphknoten an. Dermale dendritische Zellen kommen vor allem bei Hauterkrankungen wie Neurodermitis und Psoriasis vulgaris vermehrt vor.
Welche Funktion haben Keratinozyten?
Keratinozyten produzieren eine Vielzahl an Mediatoren. In der Epidermis haben sie unter anderem die Aufgabe, das Eindringen von Fremdkörpern an sich selbst sowie an das Gefäß- und Immunsystem zu melden. Darauf folgt eine initiale, antigen-unspezifische Entzündungsreaktion. Je nach Fremdkörper löst diese eine antigenspezifische Immunreaktion aus. Interleukin (IL)-1 als zentrales Zytokin wird vor allem in der Basalzellschicht der Epidermis durch die Keratinozyten gebildet. Befinden sich die Keratinozyten im Ruhezustand, so setzen sie IL-1 nicht frei, sondern bauen dieses während des Proliferationsprozesses mit ab. Während einer Entzündungsreaktion und darauffolgenden Immunreaktion wird IL-1 allerdings freigesetzt. IL-1 bewirkt die Ausschüttung weiterer proinflammatorischer Zytokine, fördert die Aktivierung von T-Zellen und steigert die epidermale Proliferationsrate. Eine Aktivierung der Immunzellen sowie systemische Reaktionen sind die Folge.
Lymphozyten sind in geringerer Anzahl ebenfalls in der Epidermis zu finden. Sie sind üblicherweise vom Typ Memory-T-Zelle (T-Gedächtniszelle) und „wandern“ als Abwehrzellen durch die obersten Hautschichten.
Wie funktioniert das Immunsystem der Haut?
Diese drei Gruppen von Zellen bilden zusammen mit den Lymphknoten ein zusammenhängendes, komplexes Immunsystem der Haut. Dieses System wird durch einen spezifischen Signalaustausch aufrechterhalten:
- Treffen Erreger, wie z. B. Mikroorganismen, auf die Haut und durchdringen die Barriere, so werden die Langerhans-Zellen aktiviert.
- Mittels ihrer Tentakel docken sie am Erreger an und „fressen“ diesen.
- Anschließend wandern die Langerhans-Zellen zum nächstgelegenen Lymphknoten. Es werden T-Helferzellen aktiviert – eine Immunantwort ist die Folge.
- Ebenso werden in diesem Prozess Keratinozyten aktiviert, IL-1 freizusetzen und die Immunantwort wird auch hier gestartet.
Was ist eine Allergie?
Bei einer allergischen Reaktion reagiert unser Organismus auf Substanzen, die eigentlich harmlos für uns sind. Diese Reaktion wird durch das Immunsystem gesteuert. Bei Allergien können die entsprechenden Symptome z. B. durch Pollen, Tierallergene, Nahrungsmittel und kosmetische Inhaltsstoffe ausgelöst werden.
Damit es zu einer allergischen Reaktion kommt, bedarf es eines wiederholten Kontakts mit dem Allergen. Beim ersten Kontakt mit dem Allergen erfolgt die sogenannte Sensibilisierungsphase, in der es noch nicht zu allergischen Symptomen kommt. Hier wird das Allergen für den Körper als schädlich eingestuft und unser Immunsystem produziert spezifische Antikörper, um gewappnet zu sein. Beim nächsten Kontakt mit dem Allergen erfolgt die allergische Reaktion. Unser Immunsystem erkennt den Eindringling und reagiert mit entsprechenden Symptomen.
Welche Arten von Allergie gibt es?
Man unterscheidet je nach immunologischer Reaktion vier verschiedene Allergietypen: Typ I bis Typ III werden über unsere Körperflüssigkeiten und die darin enthaltenen Antikörper ausgelöst. Die Aktivierung von Typ IV dagegen erfolgt über die T-Zellen.
- Typ I: Hier erfolgt direkt nach Kontakt mit einem bestimmten Allergen die Bildung von Antikörpern. Deshalb wird Typ I auch als Sofort-Typ bezeichnet. Unser Immunsystem ist danach gegen diese Antigene sensibilisiert. Beim nächsten Kontakt mit dem Allergen erfolgt die sofortige Reaktion mittels typischer allergischer Symptome wie z. B. Rötungen, Schwellungen der Haut und Schleimhaut, Juckreiz und Entzündungen.
- Typ II: Reaktionen von Typ II kommen seltener vor. Die Symptome treten wenige Minuten bis Stunden nach Kontakt mit dem Allergen auf. Die Reaktion zählt zwar zu den Immunsystem-vermittelten Reaktionen, kann aber auch bei nicht-allergischen Abwehrreaktionen gegen Krankheitserreger erfolgen.
- Typ III: Allergische Reaktionen dieses Typs treten Stunden bis Tage, manchmal auch erst Monate nach dem Allergen-Kontakt auf. Zu den Erregern zählen hier z. B. chronische Streptokokken-Infektionen, bestimmte Viren sowie Schimmelpilze.
- Typ IV: Zu den Typ IV- Reaktionen zählen z. B. die Nickel-Allergie (siehe Bild) sowie Kontaktallergien im Allgemeinen. Reaktionen, die durch Typ IV – auch als Spät-Typ bezeichnet – ausgelöst werden, treten vor allem als Allergiesymptome auf der Haut auf. Diese Allergien können sich über Jahre hinweg von den Betroffenen unbemerkt entwickeln. Die Allergiereaktion kann dann sehr stark ausfallen.
Bei Typ I, dem Sofort-Typ, erfolgt die allergische Reaktion unmittelbar nach dem Kontakt mit einem Allergen. Beim Spät-Typ (Typ IV) dagegen treten erste Symptome frühestens nach zwölf Stunden auf.
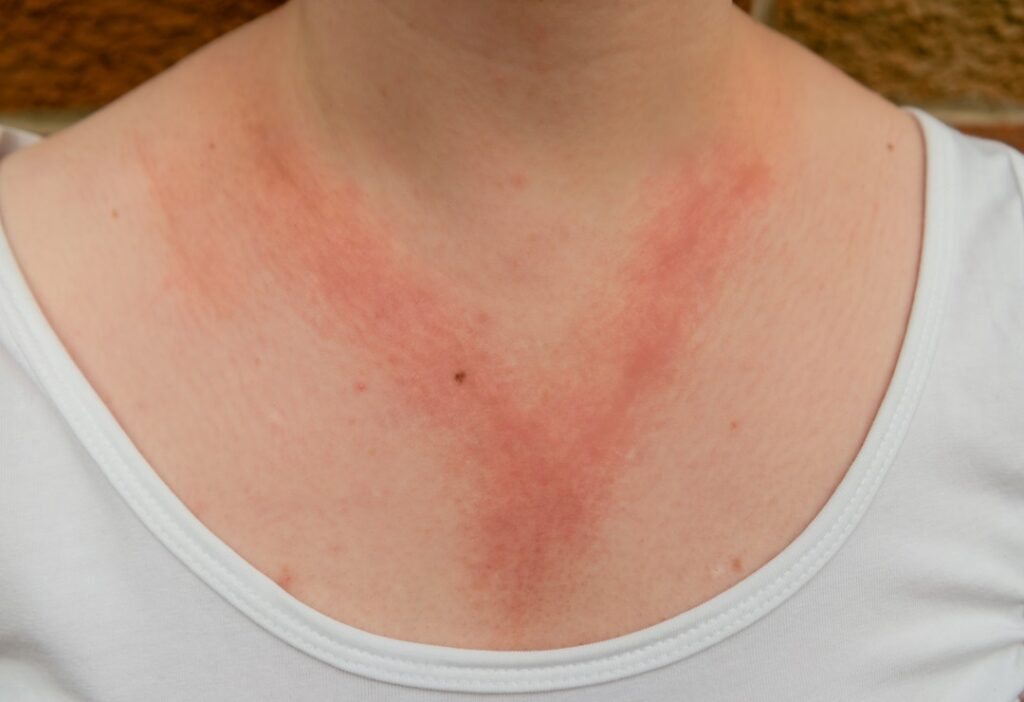
Die Nickel-Allergie ist eine Spät-Typ-Reaktion
Foto: stock.adobe.com/HASPhotos
Das hauteigene Immunsystem stärken
Stress, ungesunde Lebensgewohnheiten und UV-Strahlung schwächen unser Immunsystem. Unsere Haut kann uns vor der zunehmenden Belastung nicht mehr ausreichend schützen. In der Folge dringen Fremdkörper leichter ein. Wenn unser Immunsystem mit Krankheitserregern kämpft, ist auch unsere Haut anfälliger für Eindringlinge und zeigt dies mit Irritationen, Trockenheit und Rötungen bis hin zu Ekzemen. Um die Abwehr und die Hautbarriere zu stärken, ist ein gesunder, ausgewogener Lebensstil förderlich.
Auch sollte die Haut vor Umweltbelastungen und anderen schädigenden Einflüssen von außen wirksam geschützt werden. Dazu gehören:
- Eine milde Reinigung, die die Haut nicht austrocknet und wertvolle Lipide nicht aus der Haut wäscht
- Barriere-stärkende Inhaltsstoffe wie Ceramide, Squalan, Jojobaöl, Hyaluronsäure und Ectoin.
- Ein ausreichend (hoher) Sonnenschutz ist ebenfalls essenziell, um das hauteigene Immunsystem zu stärken. Denn UV-Strahlung schwächt dieses ebenso wie die Aktivität der für die Abwehr so wichtigen Langerhans-Zellen.
Dr. Julia Mader, Dr. Nini Nielson
Die promovierten Kosmetikwissenschaftlerinnen Dr. Nini Nielson und Dr. Julia Mader führen seit 2019 eine gemeinsame Beratungsagentur für Kosmetikfirmen. Mit SKŌUD Skin Health haben sie ihr Forschungswissen zur Gesunderhaltung der Haut erstmals in Form einer eigenen Kosmetiklinie zugänglich gemacht.

